Возрастная макулярная дегенерация

Глаза – важнейший орган чувств человека и одновременно сложнейшая оптическая система, состоящая из множества функциональных элементов. Малейший сбой в этом механизме приводит к нарушению зрения. Одна из самых распространенных причин изменения зрения во всем мире – это возрастная макулярная дегенерация (ВМД) или макулопатия.
Возрастная макулярная дегенерация – это общее название нескольких типов хронических заболеваний, которые, как видно из названия, развиваются чаще всего у людей старше 50 лет. При этом поражается центральная часть сетчатки, отвечающая за четкое изображение. Эта область называется макула или желтое пятно.
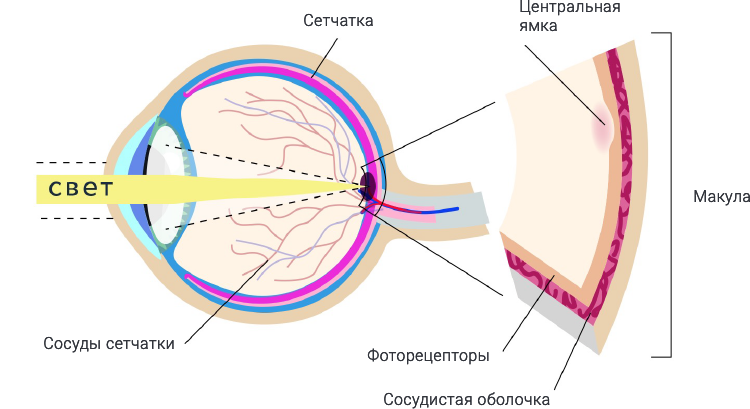
Макула отвечает за центральное зрение, то есть за то, что позволяет нам различать перед собой и очень четко – текст, который мы читаем, лица людей, ключ и замочную скважину. В макуле сконцентрирована основная часть фоторецепторов, обеспечивающих очень четкое изображение. Остальная периферическая часть сетчатки отвечают за зрение, которое обеспечивает восприятие объектов, не находящихся в фокусе, как бы сбоку. Это зрение называется периферическим. Фоторецепторы сетчатки преобразуют световой сигнал в нервный импульс и передают его в мозг, где картинка «собирается». При заболевании макулы страдает центр изображения – человеку становится сложнее распознавать черты лица, читать, управлять автомобилем и т.д.
Симптомы возрастной макулопатии
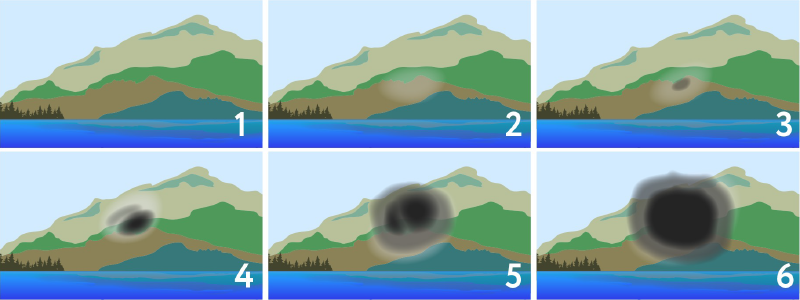
На ранних стадиях возрастная макулодистрофия развивается постепенно, как правило, проходит много времени, прежде чем нарушение зрения будет вызывать серьезные неудобства. Появляются жалобы на трудности при чтении, затуманивание зрения, искривление предметов, плохое различение цветов, снижение контрастной чувствительности (способности четко определять объекты на однородном фоне, например, черты лица). Причем эти симптомы невозможно скорректировать подбором очков. Чаще всего, болезнь поражает оба глаза. При этом вначале проблемы могут возникнуть только с одним глазом, а второй продолжит полноценно выполнять зрительную функцию, компенсируя недостаток зрения. Когда болезнь затронет оба глаза, время будет упущено, и остановить процесс станет гораздо сложнее. При запущенных стадиях заболевания центральное зрение снижается до такой степени, что остается лишь периферическая часть, а в центре же человек не видит ничего, что делает невозможным увидеть, например, лица родных людей, сосредоточиться на какой-то работе перед собой, делает невозможным просмотр телевизора.
Причины возникновения и механизмы
развития болезни
С возрастом стареют все ткани организма, сетчатка — не исключение. При среднестатистическом старении, офтальмолог ничего не скажет, но если процессы идут ускоренно — то ставится диагноз — ВМД. Многие общие заболевания организма могут усугублять этот процесс.
Так риски развития возрастной макулопатии напрямую зависят от состояния сосудистой системы всего организма. Такие заболевания сосудов, как атеросклероз и гипертония приводят к ухудшению кровоснабжения тканей глаза. Сосуды не в состоянии нормально обеспечить приток кислорода и питательных веществ к клеткам сетчатой оболочки, и ткани сетчатки испытывают кислородное голодание — запускается процесс патологических изменений — рост новых сосудов. Нарушение питания центральной зоны сетчатки — главная причина развития возрастной макулодистрофии.
Гораздо быстрее макула разрушается у людей с лишним весом и употребляющих большое количество продуктов, содержащих насыщенные жиры. Кроме того, негативное влияние на состояние центрального зрения оказывает курение. Особое место среди причин ВМД занимает наследственность. Генетическая предрасположенность увеличивает риски ВМД в три раза.
Еще одна важнейшая причина появления макулодистрофии – это влияние солнечного света на глаза. При попадании на сетчатку коротковолнового или синего спектра ультрафиолета в процессе фотохимических реакций образуются свободные радикалы, которые повреждают фоторецепторы. В идеале с избыточной инсоляцией справляется антиоксидантная защита самого организма. Для сетчатки глаза в роли защитника выступает макулярный пигмент. С возрастом эта система может давать сбой.
Мембраны клеток сетчатки содержат большое количество легко окисляемых полиненасыщенных жирных кислот. Окислительный стресс вызывает массовое поражение клеток сетчатки. Из-за ухудшения питания тканей и накопления продуктов жизнедеятельности клеток происходят необратимые изменения макулярной части сетчатки. Между ее слоями откладывается продукт распада клеток, модифицированных в процессе окислительного стресса – липофусцин или «пигмент старении». Постепенно он накапливается и образует нечто подобное атеросклеротическим бляшкам на артериях. Эти образования, называются друзами.
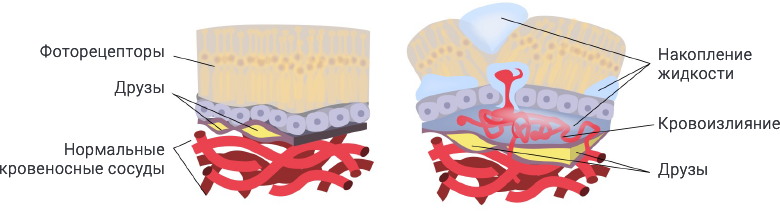
В результате они повреждают пигментный эпителий и фоторецепторы. Помимо механического повреждения клеток сетчатки, друзы препятствуют нормальному поступлению питательных веществ и кислорода из сосудов к фоторецепторам. Это, в свою очередь, может способствовать патологическому разрастанию сосудов и, как следствие, стремительному развитию ВМД.
Формы макулодистрофии
Различают несколько форм возрастной макулярной дистрофии. Иногда они могут переходить одна в другую.
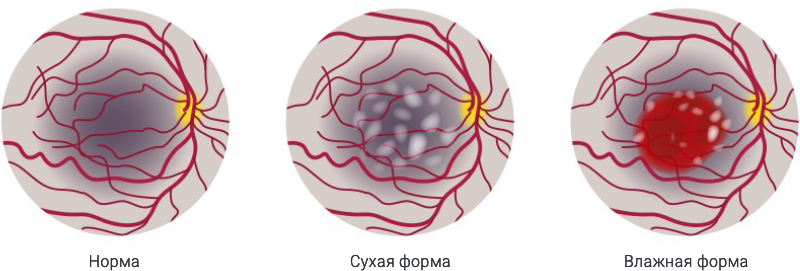
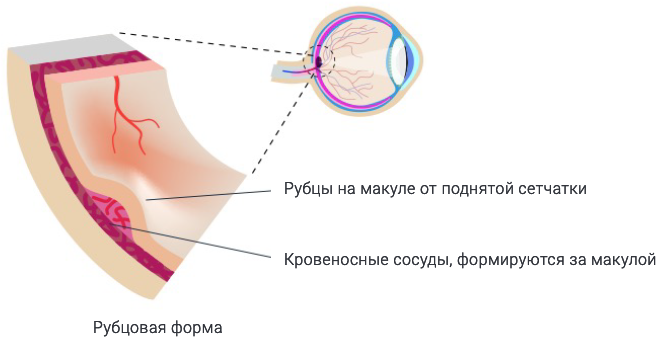
- Сухая форма. Самый распространенный вариант течения ВМД – макула постепенно истончается, а ее светочувствительные клетки разрушаются вследствие наличия друз. На начальном этапе дегенерация может проявляться незначительным снижением центрального зрения при плохом освещении или в сумерках. Далее нарушение зрения прогрессирует. При единичных друзах процесс идет очень медленно и считается вариантом нормы. Но при наличии скопления друз макула страдает более серьезно. Задача офтальмолога найти на этой стадии такой метод лечения, который помог бы обеспечить сетчатку необходимым питанием, чтобы предотвратить компенсаторную реакцию организма в виде разрастания сосудистой сети. Это делается для того, чтобы заболевание не перешло в следующую форму – влажную.
- Влажная форма. Характеризуется патологическим разрастанием сосудов в области макулы. Так организм пытается восстановить кровоснабжение и питание поврежденного участка сетчатки. Однако, это приводит к ухудшению ситуации. Вновь образованные сосуды хрупкие и легко повреждаются – происходят частые кровоизлияния. Кроме того, их излишний рост нарушает строение сетчатки, дополнительно искривляя изображение. Из-за этого процесса в сетчатке скапливается лишняя жидкость – отсюда и название стадии. Эта жидкость отслаивает фоторецепторы и нарушает их расположение. Поэтому основной признак этой стадии – искривлённые линии или очень быстрое, внезапное ухудшение зрения. Наступление этой стадии – это неотложная ситуация, при которой необходима срочная консультация офтальмолога и
- Рубцовая форма. Это финальный этап болезни. Под сетчаткой в зоне макулы формируется рубцовая ткань и атрофируется слой фоторецепторов. Центральное зрение на этом этапе утрачивается и остается лишь периферическое.
Диагностика макулодистрофии
Начальные стадии заболевания может диагностировать только офтальмолог. Поэтому здоровым людям старше 40 лет рекомендуют проходить медицинский осмотр у офтальмолога 1 раз в 2 года, а при постановке диагноза – данные осмотры должны производиться гораздо чаще. Врач при постановке диагноза обязательно порекомендует проходить дома самодиагностику с использованием теста Амслера. Он необходим, чтобы не пропустить перехода «сухой» формы во «влажную». Для этого необходимо взять хорошо расчерченный лист бумаги в клетку и нарисовать в центре точку:
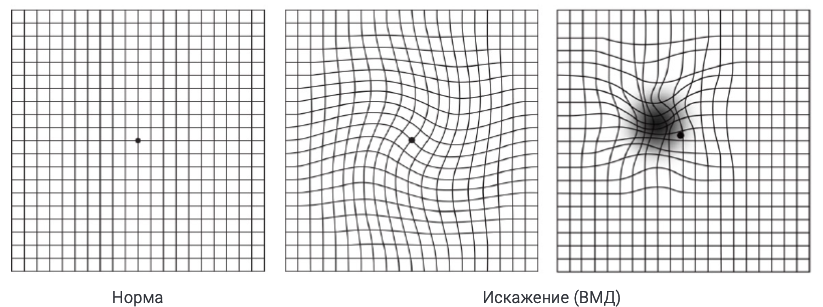
- Рисунок с решеткой надо расположить на расстоянии 20-30 см от лица
- Тест должен быть хорошо виден, поэтому он проводится в очках или контактных линзах
- Тест выполняется по очереди каждым глазом
- Прикрыть ладонью один глаз и сосредоточить взгляд на центральной точке
- Оценить есть ли искажения или искривления линий и квадратов вокруг точки, все ли зоны видны четко
При первых признаках каких-либо искажений нужно немедленно обратиться к специалисту.
Врач проведет осмотр глазного дна, что позволит увидеть характерные друзы или аномально разросшиеся сосуды.
Также офтальмологом могут быть назначены дополнительные исследования, которые помогут максимально подробно изучить характер и особенности патологии сетчатки:
- Флуоресцентная ангиография. Это исследование сосудов сетчатки, которое помогает рассмотреть и определить как нормальные сосуды, так и вновь образовавшиеся, разрушающие сетчатку. Специальные камеры делают снимки, которые расшифровывает врач. Этот метод помогает определить и подобрать точную тактику лечения.
- Оптическая когерентная томография сетчатки. Исследование, при котором делаются очень тонкие сканы сетчатки. Врач в результате исследования, получает очень точную картинку со всеми отделами сетчатки.
- В диагностике макулопатии также применяют электрофизиологический метод исследования – электроретинографию. Метод основан на реакции глаза в ответ на световые импульсы, называемые биопотенциалами. В результате обследования получается график, который расшифровывает специалист. Такая диагностика наиболее информативна при сухой форме дистрофии макулы и позволяет оценить в каком уровне наиболее выражен патологический процесс. Данный метод исследования достаточно специфичен и применяется чаще в крупных научно-исследовательских центрах.
Профилактика и лечение форм макулопатии
Сухая форма
К сожалению, на сегодняшний день не существует методов вернуть макулу к ее исходному состоянию, возможно лишь замедлить развитие дальнейших патологических изменений сетчатки, а также максимально предотвратить переход заболевания во влажную форму. Но все же принципы лечения есть.
Существует два основных способа такого лечения сухой формы ВМД:
- Применение витаминных комплексов с высоким содержанием лютеина и зеаксантина на постоянной основе
- Назначение тканеспецифичных пептидов — ретинопротекторов — препаратов, предохраняющие сетчатку глаза от внутренних и внешних агрессивных факторов и способствующих нормальной работе клеток сетчатой оболочки
К витаминным комплексам относятся препараты с высоким содержанием лютеина и зеаксантина. Эти соединения относятся к группе органических пигментов каротиноиды. Человеческий организм не может сам синтезировать каротиноиды, поэтому так важно получать эти пигменты с пищей. Во фруктах и овощах содержится более 50 видов каротиноидов, но только лютеин и зеаксантин поступают в макулярную зону сетчатки, где формируют желтый пигмент. Этот пигмент выступает оптическим фильтром, предохраняя фоторецепторы от ультрафиолетового излучения. В результате масштабных исследований была определена наиболее эффективная формула витаминов для глаз — AREDS II, включающая в себя лютеин и зеаксантин, а также витамины С, Е, цинк и медь в необходимом количестве и пропорциях.
Хорошие результаты дает ретинопротекция с помощью пептидного биорегулятора естественного происхождения. Пептиды — это соединения из которых стоит наш организм, но у каждой ткани есть свой идеальный набор или их комбинация. По сути это короткие цепочки белков с уникальными свойствами. Они синтезируются во всех организмах для регулирования физиологических процессов. Специфичные пептиды сетчатки, входящие в состав ретинопротектора, запускают механизм выработки белков, которые успешно борются с воспалением и восстанавливают поврежденные болезнью и старением ткани глаз, а также помогают им начать нормально функционировать или работать. Данные инъекции офтальмолог назначает как для внутримышечного введения, так и для парабульбарного. Парабульбарное введение осуществляется около глаза с целью создания «депо» активного вещества, его может проводить только офтальмолог, тогда как внутримышечные инъекции может делать медицинская сестра.
Влажная форма
Влажная форма ВМД требует незамедлительного лечения. К видам лечения относятся:
- Лазерная коагуляция сетчатки. Метод термического воздействия на новообразованные сосуды. Процедура позволяет прижигать и запаивать аномальные, разрушающие сетчатку сосуды. Но только по зоне периферии. Проведение данной процедура в области макулы невозможно из-за небольшого размера этой зоны и риска повреждения.
- Одна из существующих форм лечения этого типа макулопатии – anti-VEGF терапия, инъекции в стекловидное тело глаза блокаторов роста патологических сосудов. Препараты этой группы угнетают факторы роста новообразованных сосудов. То есть не дают прорастать новым сосудам, которые приносят лишнюю жидкость в сетчатку. Но данная терапия, как скорая помощь, приходит уже на последствие – выросшие сосуды из-за недостаточности питания и кровоснабжения. Поэтому после перевода «влажной» формы ВМД в «сухую», пациенту назначается усиленная терапия «сухой» формы ВМД.
- После того как удалось перевести влажную форму ВМД в сухую, назначается курс ретинопротекции. Инъекции пептидного ретинопротектора запускают синтез белков, восстанавливающих поврежденные ткани. Курсы ретинопротекции проводятся 2-4 раза в год пожизненно с целью предупредить повторный переход ВМД во влажную форму. Также рекомендуется пожизненный прием витаминов AREDS II.
К сожалению, методов полностью излечить ВМД до сих пор не существует. Однако замедлить или остановить развитие болезни возможно. В этом процессе большую роль играет изменение образа жизни: отказ от курения, включение в рацион пищи богатой витаминами, микроэлементами и полиненасыщенными жирными кислотами, снижение веса и защита глаз от избыточного воздействия прямых солнечных лучей с помощью качественных солнечных очков. Также важно после 40 лет ежегодно проходить плановый осмотр у офтальмолога. И, разумеется, в случае постановки диагноза ВМД, нужно неукоснительно следовать рекомендациям врача относительно терапии и регулярности контрольных осмотров.







